Aujourd’hui, l’infertilité touche environ un couple sur six dans le monde. Face à ce constat, la médecine reproductive a accompli d’incroyables progrès au cours des dernières décennies. Parmi les innovations majeures, l’ICSI (Intracytoplasmic Sperm Injection ou Injection Intracytoplasmique de Spermatozoïde) a profondément transformé le traitement de l’infertilité masculine sévère. ICSI : révolution de la procréation assistée.
Qu’est-ce que l’ICSI ?
L’ICSI est une technique de procréation médicalement assistée (PMA) qui consiste à injecter un spermatozoïde directement dans le cytoplasme d’un ovocyte mature à l’aide d’une micropipette. Développée au début des années 1990, cette méthode surmonte les problèmes de fertilité masculine difficiles à traiter par des moyens classiques.
Contrairement à la fécondation in vitro (FIV) traditionnelle, où les ovocytes sont simplement mis en contact avec des spermatozoïdes, l’ICSI impose une fécondation directe. Le biologiste sélectionne un seul spermatozoïde et le dépose précisément à l’intérieur de l’ovocyte.
Ainsi, l’ICSI donne une chance de succès aux couples confrontés aux troubles spermatiques les plus sévères.*
Dans quels cas utilise-t-on l’ICSI ?
Les spécialistes proposent l’ICSI dans plusieurs situations spécifiques :
- Oligozoospermie sévère : très faible nombre de spermatozoïdes.
- Asthénozoospermie : mobilité réduite des spermatozoïdes.
- Tératozoospermie : anomalies importantes de la morphologie.
- Azoospermie : absence totale de spermatozoïdes, nécessitant parfois une biopsie testiculaire.
- Échecs répétés de FIV conventionnelle.
- Présence d’anticorps antispermatozoïdes, qui empêchent la pénétration de l’ovocyte.
- Infertilité inexpliquée, dans certains cas complexes.
De plus, l’ICSI est souvent utilisée lors d’un recours à des spermatozoïdes congelés, par exemple dans les cas de préservation de la fertilité avant un traitement oncologique.
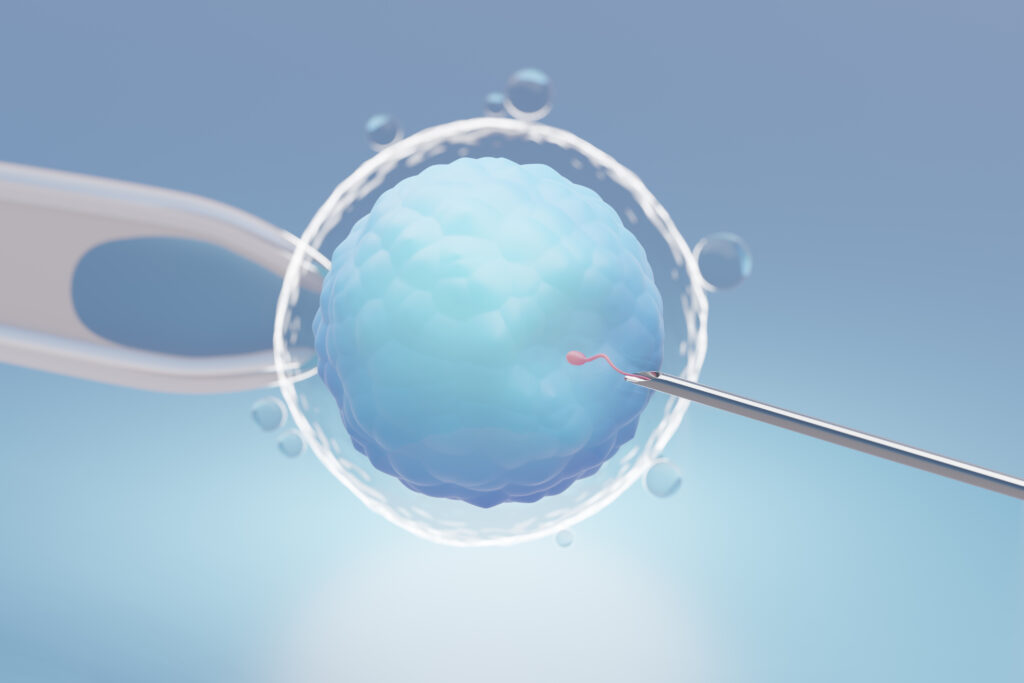
Comment se déroule une tentative d’ICSI ?
Le processus suit une succession précise d’étapes :
1. Stimulation ovarienne
La femme reçoit un traitement hormonal destiné à stimuler ses ovaires. Cette phase se déroule sous surveillance étroite, grâce à des échographies régulières et des analyses sanguines.
2. Ponction ovocytaire
Lorsque les follicules arrivent à maturité, les médecins prélèvent les ovocytes sous anesthésie légère, en utilisant un guidage échographique.
3. Recueil du sperme
Le jour de la ponction, l’homme fournit un échantillon de sperme. Si besoin, les médecins réalisent une extraction testiculaire.
4. Sélection du spermatozoïde
Les biologistes choisissent un spermatozoïde présentant une morphologie correcte et une bonne mobilité.
5. Injection dans l’ovocyte
Grâce à un micromanipulateur, le biologiste injecte directement le spermatozoïde dans le cytoplasme de l’ovocyte.
6. Culture embryonnaire
Les embryons se développent en laboratoire pendant quelques jours. L’équipe observe leur évolution pour sélectionner les meilleurs.
7. Transfert embryonnaire
Un ou deux embryons sont transférés dans l’utérus de la femme à l’aide d’un cathéter souple. Les autres embryons de bonne qualité sont congelés.
8. Test de grossesse
Deux semaines plus tard, une prise de sang permet de confirmer ou non l’implantation embryonnaire.
Avoir recours à une technique de procréation assistée comme l’ICSI marque souvent une étape importante dans un projet de vie. Avant même d’engager ce parcours médical, il est essentiel de se questionner sur son désir d’enfant et sur sa préparation personnelle. Pour approfondir cette réflexion, je vous invite à consulter cet article : Comment savoir si on est prêt à avoir un enfant ?.
Taux de succès et limites de l’ICSI

L’ICSI offre des taux de grossesse de 30 à 40 % par cycle chez les femmes de moins de 35 ans. Ce chiffre est comparable, voire supérieur, aux taux de fécondation naturelle dans cette tranche d’âge.
Cependant, l’ICSI ne garantit pas une grossesse du premier coup. De nombreux couples doivent effectuer plusieurs tentatives pour obtenir un résultat positif. Chaque étape — de la ponction ovocytaire à l’implantation embryonnaire — peut échouer malgré une bonne préparation.
Les risques associés à l’ICSI
Comme toute technique médicale, l’ICSI comporte certains risques :
- Anomalies chromosomiques : les études montrent un risque légèrement accru, bien que la majorité des enfants naissent en parfaite santé.
- Syndrome d’hyperstimulation ovarienne : il survient en cas de réponse excessive aux traitements hormonaux.
- Grossesses multiples : ce risque reste limité par la tendance actuelle à ne transférer qu’un seul embryon.
- Complications de la ponction : infections ou hémorragies surviennent rarement mais nécessitent une vigilance accrue.
En conséquence, les centres de PMA appliquent des protocoles de surveillance stricts pour réduire ces risques au minimum.
Évolutions et perspectives futures
Depuis sa création, l’ICSI n’a cessé d’évoluer. De nouvelles techniques renforcent aujourd’hui ses résultats :
- IMSI : sélection des spermatozoïdes à très fort grossissement.
- Vitrification embryonnaire : congélation ultra-rapide pour optimiser la préservation des embryons.
- Diagnostic préimplantatoire (DPI) : analyse de l’ADN embryonnaire avant transfert, pour éviter certaines maladies génétiques.
À l’avenir, les chercheurs espèrent encore améliorer la culture embryonnaire, affiner la sélection ovocytaire et mieux comprendre les subtilités de la fécondation. Ces avancées pourraient permettre d’augmenter les taux de réussite et de réduire davantage les risques.
